
12月(2024新刊):诊断标志物篇
PART1:CTNNB1突变实体瘤
【文献题目】Lymphoid enhancer--binding factor 1 (LEF1) immunostaining as a surrogate for β-catenin (CTNNB1) mutations.
【见刊信息】《Journal of clinical pathology?》,2024年12月09日
【抗体聚焦】LEF1
【疾病聚焦】?CTNNB1突变实体瘤

研究背景
CTNNB1基因外显子3突变会激活WNT信号传导,与多种肿瘤发生相关。β-连环蛋白免疫组化常作为CTNNB1突变的替代检测方法,但准确性有限且难以解读。LEF1是WNT信号激活的下游标志物,研究评估了LEF1作为CTNNB1突变免疫组化替代标志物的潜力。
研究发现
子宫内膜癌:在130例子宫内膜癌中,CTNNB1外显子3突变率为19%。LEF1预测CTNNB1突变状态的准确率达85%(敏感性64%,特异性90%),优于β -连环蛋白的76%(敏感性72%,特异性77%)。LEF1在54%的病例中比β -连环蛋白更易解读,且能预测总体生存率(OS)。
其他肿瘤类型:在包括纤维瘤病等多种肿瘤类型中,LEF1与WNT通路所有检测到的突变显著相关。LEF1作为CTNNB1突变替代标志物在多种实体瘤中表现良好,准确性更高,因其简单的染色结果(弥漫性核过表达或无染色)和组织内T细胞作为内部阳性对照,比β -连环蛋白更易解读。
当存在其他强驱动基因时,β -连环蛋白核染色和LEF1过表达可能缺失。LEF1免疫组化可作为CTNNB1突变的免疫组化替代标志物,与β -连环蛋白相比敏感性和特异性良好且更易解读,在诊断中可单独使用或与β -连环蛋白联合应用。 文献示图1:子宫内膜癌中LEF1和β-catenin的表达。(A) LEF1阴性;(B) β-catenin膜阳性,部分细胞核阳性,分类困难;(C) LEF1细胞核强阳性;(D) β-catenin细胞核、细胞质和膜强阳性。
文献示图1:子宫内膜癌中LEF1和β-catenin的表达。(A) LEF1阴性;(B) β-catenin膜阳性,部分细胞核阳性,分类困难;(C) LEF1细胞核强阳性;(D) β-catenin细胞核、细胞质和膜强阳性。
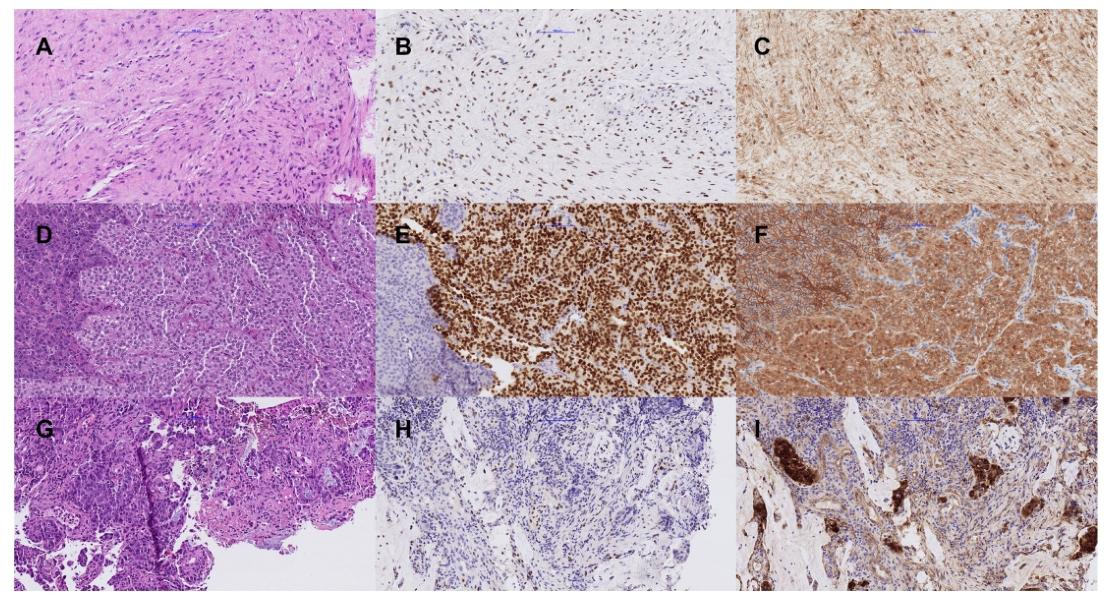
文献示图2:(A - C)韧带样纤维瘤病:(A) HE表现为典型的温和梭形细胞形态,(B) LEF1细胞核阳性,(C) β-catenin细胞核和细胞质阳性。(D-F)胰腺实性假乳头状瘤(SPN):(D) HE染色,右侧为SPN,左侧为正常胰腺,(E) LEF1在SPN组织中呈核阳性,而正常胰腺组织为阴性,(F) β-catenin在SPN组织中呈核、质阳性,而正常胰腺组织呈膜阳性。(G -I)肠腺癌:(G)肠分化腺癌,(H)浸润性癌LEF1阴性,(I)腺癌β-catenin核质强阳性。
PART2:淋巴浆细胞淋巴瘤
【文献题目】CD23 expression in lymphoplasmacytic lymphoma: Clinical–pathological and biological correlations.
【见刊信息】《Histopathology》,2024年12月20日
【抗体聚焦】CD23
【疾病聚焦】淋巴浆细胞淋巴瘤

研究背景
淋巴浆细胞淋巴瘤(LPL)是一种罕见的非霍奇金B细胞淋巴瘤,其诊断常因异常表型和与边缘区淋巴瘤(MZL)组织学特征重叠而具有挑战性。研究旨在评估并寻找LPL免疫表型与临床/分子数据的相关性,并探讨新的表型标志物在LPL与MZL鉴别诊断中的作用。
研究发现
LPL免疫表型:CD20弥漫阳性,MUM1弱阳性至中度阳性,多数病例有轻链限制,部分病例CD5、CD10异常表达,69.1%的病例至少部分CD23阳性(主要在IgD阴性淋巴细胞中),CD23表达与临床病理特征无相关性,免疫组化和流式细胞术(FC)在CD23表达检测上有较好一致性。
LPL与MZL比较:MZL患者脾肿大更常见,单克隆成分(MC)水平较低,MYD88L265P突变较少。MZL的FDC网络和窦内骨髓浸润更常见,LPL的小梁旁生长模式更典型。LPL的CD23阳性率高于MZL,尤其是脾MZL。
临床病理评分:构建包含CD23阳性、FDC网络、血清MC水平和有无淋巴结病/脾肿大的评分系统,可有效区分LPL和MZL,对LPL与各亚型MZL鉴别诊断的敏感度、特异度、阳性预测值和阴性预测值较高,但在淋巴结MZL和结外MZL中阴性预测值较低。
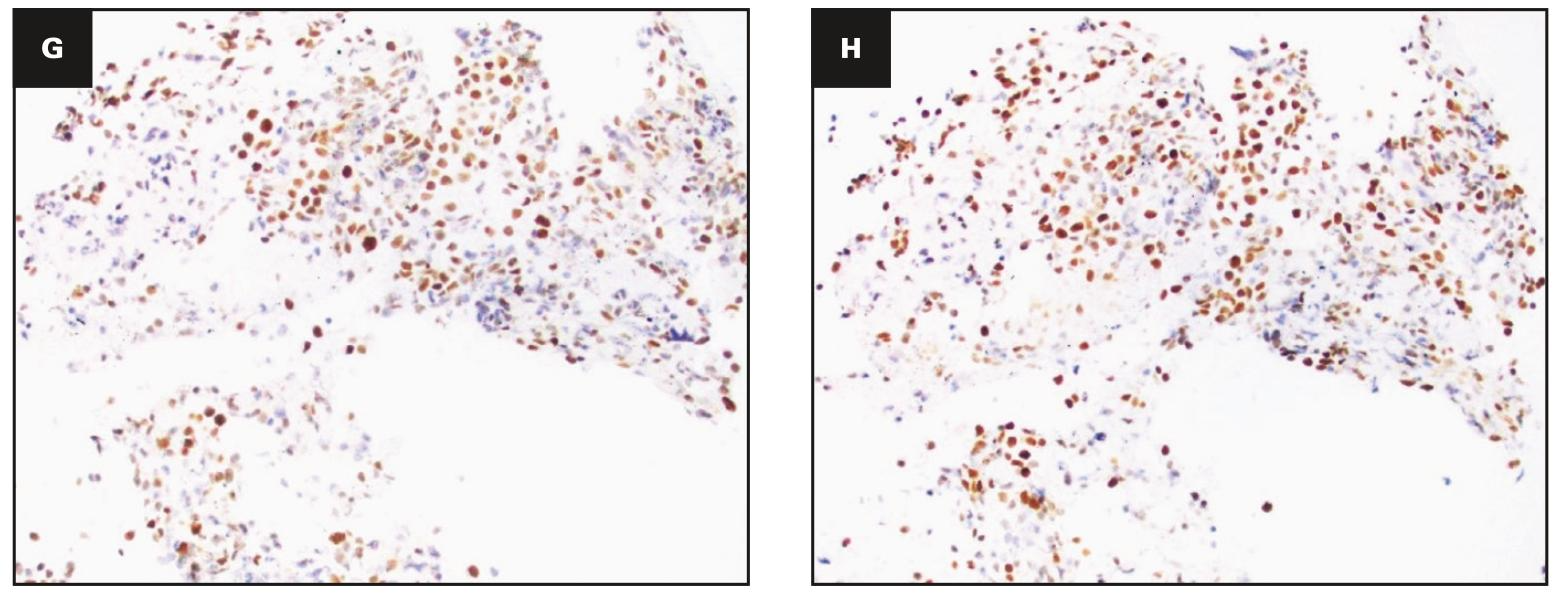
研究结论:LPL在骨髓中常部分表达CD23,结合其他临床和组织学参数,CD23表达有助于LPL与MZL的鉴别诊断。但仍需进一步研究验证这些结果并阐明CD23在LPL中表达的生物学意义。 文献示图1:骨髓中淋巴浆细胞淋巴瘤(LPL)的代表性组织学特征。(A-B)LPL对骨髓的浸润常表现为小梁旁淋巴细胞聚集(A),肿瘤细胞群主要由小淋巴细胞和散在的浆细胞组成,偶尔可见Dutcher小体(B),在吉姆萨染色中很容易识别出肥大细胞(B,插图)。(C - H)免疫组化显示肿瘤浸润细胞CD20阳性(C),CD3 阴性(D),MUM1在浆细胞和部分小淋巴细胞中表达(E),κ和λ免疫染色显示肿瘤性浆细胞存在轻链限制(F,主图为κ,插图为λ),在大多数LPL中部分B细胞CD23阳性(G),在极少数情况下CD23免疫染色也可突出显示肿瘤浸润细胞中的滤泡树突状细胞(FDC)网络(H)。
文献示图1:骨髓中淋巴浆细胞淋巴瘤(LPL)的代表性组织学特征。(A-B)LPL对骨髓的浸润常表现为小梁旁淋巴细胞聚集(A),肿瘤细胞群主要由小淋巴细胞和散在的浆细胞组成,偶尔可见Dutcher小体(B),在吉姆萨染色中很容易识别出肥大细胞(B,插图)。(C - H)免疫组化显示肿瘤浸润细胞CD20阳性(C),CD3 阴性(D),MUM1在浆细胞和部分小淋巴细胞中表达(E),κ和λ免疫染色显示肿瘤性浆细胞存在轻链限制(F,主图为κ,插图为λ),在大多数LPL中部分B细胞CD23阳性(G),在极少数情况下CD23免疫染色也可突出显示肿瘤浸润细胞中的滤泡树突状细胞(FDC)网络(H)。

文献示图2:CD23在淋巴浆细胞淋巴瘤(LPL)中的免疫组化表达。在LPL中CD23免疫染色范围从完全阴性(A)到不同程度的阳性。5 - 10%的细胞CD23阳性的病例记为1 +评分(B),11 - 30%的细胞阳性的病例记为2 +评分(C),> 30%的细胞阳性的病例记为3 +评分(D)。
PART3:黑色素瘤
【文献题目】Combined immunohistochemistry of PRAME and p16 in the differentiation of melanocytic neoplasms, with a detailed focus on acral lesions.
【见刊信息】《Diagnostic pathology》,2024年12月27日
【抗体聚焦】PRAME /p16
【疾病聚焦】黑素细胞肿瘤
研究背景
黑色素瘤(MM)发病率上升,传统治疗效果不佳,诊断具有挑战性,免疫组化标志物鉴别良恶性肿瘤的作用有限,分子病理学技术成本高难以广泛应用。PRAME在多种癌症中表达失调,在MM诊断中有一定价值,但存在局限性,p16在MM和黑素细胞痣中的表达情况复杂,二者联合或与其他标志物联合应用有助于更好地鉴别诊断。
研究发现
总样本情况:MM患者中PRAME表达率为82.1%,p16阳性率为68.75%;黑素细胞痣中PRAME 阳性率为5.7%,p16阳性率为94.3%。PRAME (+)对MM诊断敏感度为82.1%,特异度为94.3%;p16 (-)对MM诊断敏感度为31.25%,特异度为94.3%。PRAME (+)/p16 (-)对MM诊断敏感度为85.7%,特异度为88.7%;PRAME (+)&p16 (-)对MM诊断敏感度为27.7%,特异度为100%。
肢端和非肢端样本情况:在122例肢端样本中,PRAME (+)对MM诊断特异度为97.4%,敏感度为82.1%;p16 (-)对MM诊断敏感度为27.4%,特异度为97.4%;PRAME (+)/p16 (-)对MM诊断特异度为94.7%,敏感度为86.9%;PRAME (+)&p16 (-)对MM诊断敏感度为22.6%,特异度为100%。在43例非肢端样本中,PRAME (+)/p16 (-)对MM诊断敏感度为82.1%,特异度为73.3%;PRAME (+)&p16 (-)对MM诊断敏感度为42.9%,特异度为100%。
研究结论:PRAME对MM诊断有一定敏感度和特异度,但存在局限性,p16单独区分MM和黑素细胞痣能力有限。PRAME (+)&p16 (-)模式可降低MM误诊率,PRAME (+)或p16 (-)联合提高了MM诊断的总体敏感度和特异度,在原位肢端MM中表现良好,联合检测有助于黑素细胞肿瘤的鉴别诊断,但研究存在样本量、选择偏倚等局限性,需要进一步研究验证。
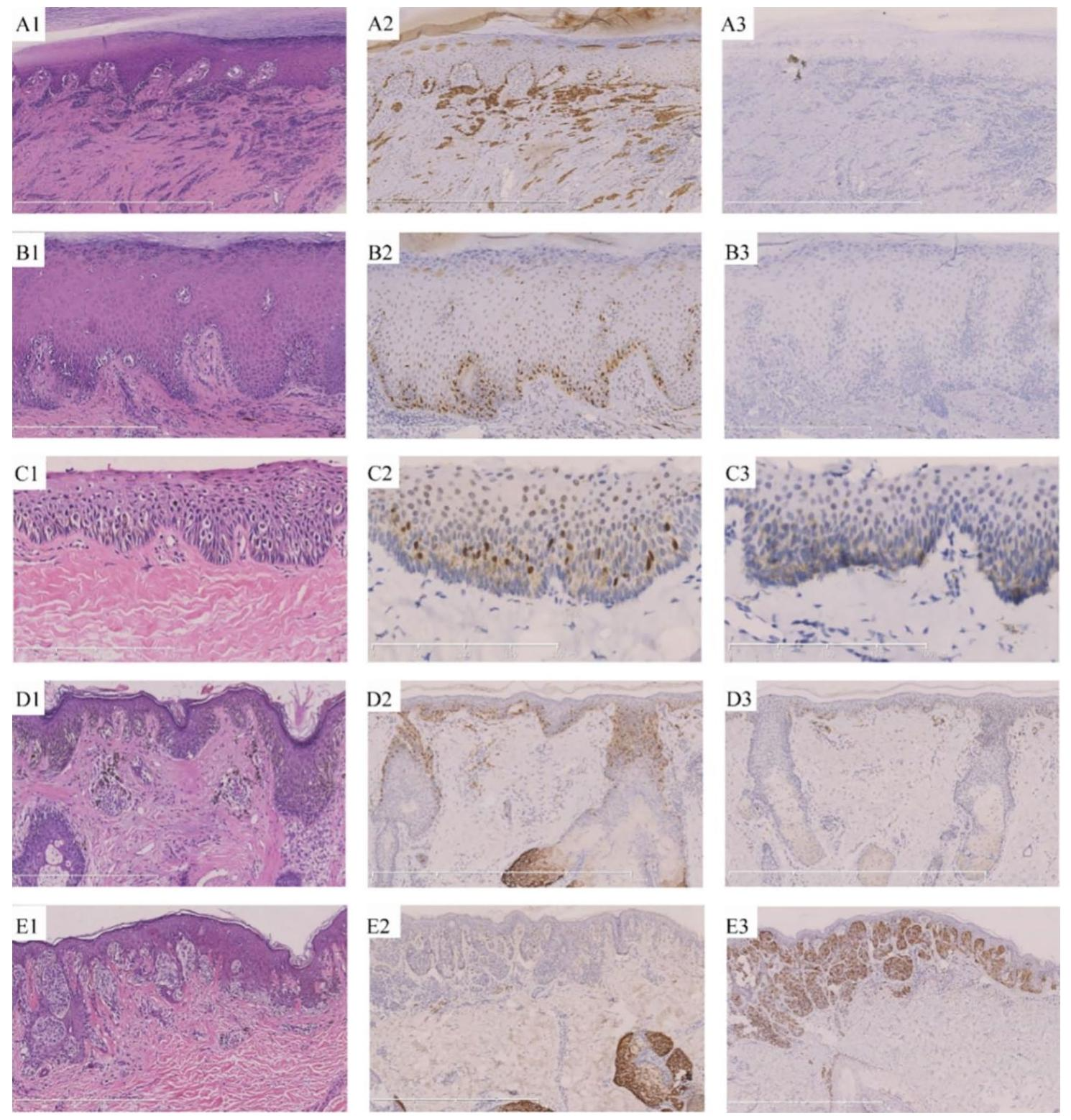 文献示图1:黑素细胞肿瘤中PRAME和p16的H&E及免疫组化染色结果。A.侵袭性肢端黑色素瘤;B.原位肢端黑色素瘤;C.原位甲下黑色素瘤;D.雀斑样恶性黑色素瘤;E.发育不良痣。1.H&E染色;2.PRAME免疫组化;3.p16免疫组化。
文献示图1:黑素细胞肿瘤中PRAME和p16的H&E及免疫组化染色结果。A.侵袭性肢端黑色素瘤;B.原位肢端黑色素瘤;C.原位甲下黑色素瘤;D.雀斑样恶性黑色素瘤;E.发育不良痣。1.H&E染色;2.PRAME免疫组化;3.p16免疫组化。
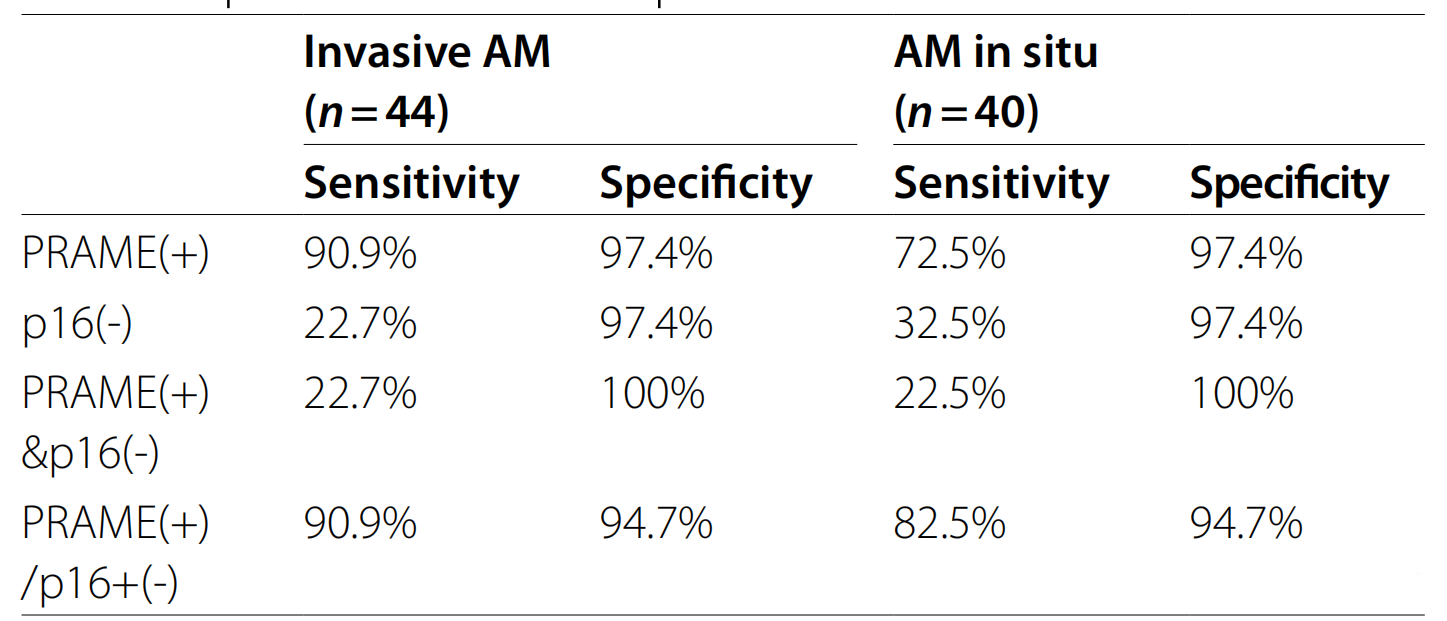 文献图表1:侵袭性和原位肢端黑色素瘤样本中敏感度和特异度的对比分析。
文献图表1:侵袭性和原位肢端黑色素瘤样本中敏感度和特异度的对比分析。
PART4:转移性乳腺癌/原发性胰腺腺癌
【文献题目】TRPS1 is a useful marker in differentiating metastatic breast carcinoma from pancreatic adenocarcinoma in fineneedle aspiration specimens.
【见刊信息】《American journal of clinical pathology》,2024年12月05日
【抗体聚焦】TRPS1
【疾病聚焦】转移性乳腺癌/原发性胰腺腺癌
研究背景
胰腺转移性肿瘤需与原发性胰腺癌(PAC)鉴别,乳腺癌与PAC形态和免疫表型相似,常用乳腺癌标志物存在局限性,TRPS1 是一种新的乳腺癌标志物,本研究旨在评估其在区分转移性乳腺癌和原发性胰腺癌中的作用。
由两位病理学家独立评估TRPS1免疫染色,排除细胞块免疫组化切片上肿瘤细胞少于20个的病例。以深棕色核染色为阳性,通过阳性细胞百分比(0,<1%;1,1% - 10%;2,11% - 50%;3,51% - 100%)与染色强度(0,阴性;1,弱;2,中等;3,强)的乘积计算定量评分,将免疫反应性评分分为阴性(0和1)、弱阳性(2)、中等阳性(3和4)和强阳性(6和9)。
研究发现
在49例PAC病例中,47例(95.9%)TRPS1表达阴性,2例(4.1%)弱阳性;26例转移性乳腺癌病例中,23例(88.0%)强阳性,3例(12.0%)阴性。12例三阴性乳腺癌(TNBC)中10例(83.3%)强阳性,2例(16.7%)阴性;14例非TNBC中13例(92.9%)强阳性,1 例(7.1%)阴性,3 例胰腺转移性乳腺癌均为强阳性。TRPS1多克隆和单克隆抗体在转移性乳腺癌中的染色结果相似。
TRPS1在转移性乳腺癌中高表达,在PAC中阴性或极低表达,是区分转移性乳腺癌(尤其是 TNBC)和PAC的有价值的免疫组化标志物,但研究中胰腺转移性乳腺癌病例数较少,需进一步大样本研究验证。

 文献示图1:胰腺癌和转移性乳腺癌中TRPS1的表达。A-B.一例原发性胰腺癌。A..H&E染色,20倍放大。B.单克隆抗体免疫组化染色检测TRPS1,20倍放大。C - E,一例转移至第7站淋巴结的乳腺癌。C.H&E染色,20倍放大。(D)多克隆抗体免疫组化染色检测TRPS1,20倍放大。(E)单克隆抗体免疫组化染色检测TRPS1,20倍放大。F - H,一例转移至胰腺的乳腺癌。F.H&E 染色,20倍放大。(G)多克隆抗体免疫组化染色检测 TRPS1,20倍放大。(H)单克隆抗体免疫组化染色检测 TRPS1,20倍放大。
文献示图1:胰腺癌和转移性乳腺癌中TRPS1的表达。A-B.一例原发性胰腺癌。A..H&E染色,20倍放大。B.单克隆抗体免疫组化染色检测TRPS1,20倍放大。C - E,一例转移至第7站淋巴结的乳腺癌。C.H&E染色,20倍放大。(D)多克隆抗体免疫组化染色检测TRPS1,20倍放大。(E)单克隆抗体免疫组化染色检测TRPS1,20倍放大。F - H,一例转移至胰腺的乳腺癌。F.H&E 染色,20倍放大。(G)多克隆抗体免疫组化染色检测 TRPS1,20倍放大。(H)单克隆抗体免疫组化染色检测 TRPS1,20倍放大。
PART5:中杉金桥抗体产品
中杉金桥产品信息
抗体名称 | 产品货号 | 克隆号 | 阳性部位 | 阳性对照 |
LEF-1 | ZA-0619 | EP310 | 细胞核 | 阑尾/扁桃体 |
CD23 | ZM-0273 | UMAB101 | 细胞膜 | 扁桃体/滤泡性淋巴瘤 |
PRAME | ZA-0700 | EPR20330 | 细胞核 | 睾丸/恶性黑色素瘤 |
p16 | ZM-0205 | 1C1 | 细胞核/质 | 扁桃体/宫颈鳞癌 |
TRPS1 | ZA-0681 | B22 | 细胞核 | 乳腺/乳腺癌 |
产品染色图赏析